پايين بودن پلاكت خون
سازمان انتقال خون
دكتر راستگو · آماده سازي خون كيسه خون و لوله خون به آزمايشگاه به صورت روتين فرستاده ميشود تا در آنجا گروه خوني تعيين شده، سرم و لخته در لوله جدا شود. سپس آزمايشات ويروسي شامل HBS,HBC Ab,HIV Ab,RPA انجام ميشود. الايزا ممكن است نتايج مثبت كاذب دهد، اگر در مرحله اول مثبت شود، به كنترل كيفي سازمان فرستاده ميشود تا تستهاي تكميلي انجام شود. البته اگر در مرحله دوم منفي شود باز هم براي انتقال خود استفاده نميشود. كيسههاي سالم و تعيين گروه شده ريليز و سپس به پخش ميروند. قبل از آزمايشات در بخش فرآوردهها پلاسما و پلاكت از كيسهها تهيه شده و در صورت تشخيص ناسالم بودن، جدا ميگردند. پلاكت در سانتريفوژ جدا ميگردد. در سانتريفيوژ پلاسما در بالا و گلبول قرمز دز پايين از هم جدا ميگردند. در صورت استفاده داروي ضد پلاكتي مثل آسپرين به علت مختل شدن عملكرد پلاكت از خون شخص پلاكت تهيه نميشود. دماي اتاق قبل از رفتن خود به يخچال بايد 20 تا 25 درجه سانتيگراد باشد. · ساير فعاليتها در آزمايشگاه تعيين گروه خون از آنتي باديها استفاده ميشود. از بيماراني كه به هر علتي غلظت خوني دارند به صورت دورهاي خون گرفته ميشود (براي كاهش بار قلب و كاهش خطر سكته قلبي) در مانگاه هپاتيت: عموم مردم ميتوانند جهت مشاوره و تشخيص مشاوره و تشخيص مراجعه كرده و به متخصص معرفي شوند. درمانگاه تالاسمي: محل تشخيص طبي بيماران به صورت روتين و تحقيقات تالاسمي (تشخيص زنجيرههاي آلفا و بتا) است. تهيه گرايو براي بيماران هموفيلي (پلاسماي جدا شده را فريز كرده در تانك الكل قرار ميدهند تا دما پايين بيايد و رسوب دهد سپس از كرايو استفاده ميشود) فرآورده تا دماي 20 درجه سانتيگراد ميتواند تا يك سال نگهداري شود اين بستگي به فاكتور انعقادي نگهدارنده استفاده شده در آن دارد. خون تا 35 روز در دماي 2 درجه سانتيگراد در يخچال ميتواند نگهداري شود. اتولوگ: جهت تامين آهن و افزايش هموگلوبين (خون گرفته شده در هنگام جراحي مورد استفاده خود شخص قرار ميگيرد) در جراحي معمولا قسمتي از خون كه لازمست تزريق ميگردد نه تمام خون مگر در خونريزيهاي حاد. در بيماري ايدز ممكن است تا 6 ماه آنتي بادي تشكيل نگردد و بيماري تشخيص داده نشود بنابراين بايد DNA/RNA ويروس را به روش مولكولي جدا كرد. Pack cell شامل فقط گلبولهاست. بيماريهاي منتقله از راه خون ايدز، هپاتيت ب و ث، سيفيلس، مالاريا هپاتيتc : عمدهترين راه انتقال از طريق خون و فرآوردههاست و از طريق جنسي يك درصد اتفاق ميافتد. در صورت داشتن بيمار در خانواده ...
آزمایش خون و تشخیص سرطان
شايد ابتدائی ترین ومهمترين آزمايش كه براي تعيين وضعيت خوني بيمار به كار ميرود، شمارش كامل گلبولي يا CBC باشد. اين آزمايش تقريباً در تمام آزمايشگاهها صورت ميگيرد و انجام آن ساده، كمخرج و سريع ميباشد. CBC شامل شمارش گلبولهاي سفيد و قرمز، پلاكتها ميباشد. در ضمن ويژگيهاي مختلف گلبولهاي قرمز از جمله رنگ و اندازة آن نيز مورد توجه قرار ميگيرد. بنابه درخواست پزشك، انواع گلبولهاي سفيد موجود در خون نيز به تفكيك مشخص ميگردد. · اولين موردي كه در CBC اندازه گرفته ميشود، تعداد گلبولهاي سفيد خون در هر ميليمتر مكعب ميباشد. اين تعداد اهميت خاصي در ارزيابي وضعيت اين گويچهها در خون دارد. گفته ميشود كه تعداد طبيعي گلبولهاي سفيد 4000 تا 10000 سلول در ميليمتر مكعب است و كاهش يا افزايش تعداد آنها ميتواند نشان دهندة بيماريهاي خاصي باشد. به عنوان مثال در عفونتها، برخي سرطانها و بيماريهاي التهابي، تعداد سلولهاي سفيد خون به بالاتر از 10000 ميرسد. از سوي ديگر، ضعف دستگاه ايمني و نارسايي مغز استخوان در توليد سلولهاي سفيد خون موجب ميگردد كه تعداد كلي سلولهاي سفيد خون به كمتر از 4000 برسد. با اين حال، با توجه به تعدد ردههاي مختلف سلولهاي سفيد، بهتر است كم و زياد شدن تعداد متعلق هر رده را معيار تشخيصهاي خود قرار دهيم. فرض كنيد شمارش گلبولهاي سفيد فردي 9000 باشد و 90% اين سلولها نوتروفيل باشند، با ضرب كردن اين دو عدد در يكديگر مشخص ميگردد كه 8100 نوتروفيل در هر ميليمتر مكعب خون اين فرد وجود دارد. در صورتي كه با همين شمارش گلبولي و نسبت 40% ، تعداد نوتروفيلهاي فرد 3600 عدد خواهد بود. حال به كاهش يا افزايش چند ردة سلولي سفيد توجه كنيد: 1- نوتروپني: يعني تعداد نوتروفيلهاي خون كمتر از 1500 عدد در هر ميليمتر مكعب بشود. هرگاه اين تعداد به كمتر از 500 برسد در اصطلاح گفته ميشود كه فرد دچار «آگرانولوسيتوز» شده است. بيماريهايي مانند حصبه، تب مالت، ولوسمي حاد ميتوانند باعث نوتروپني در فرد شوند. به دنبال شيميدرماني يا مصرف برخي داروها نيز احتمال ميرود كه فرد دچار نوتروپني شود. 2- نوتروفيلي: عكس حالت فوق را نوتروفيلي ميگويند. به عبارت دقيقتر افزايش نوتروفيلهاي خون به رقمي بالاتر از 10000عدد در ميليمتر مكعب نوتروفيلي گفته ميشود. اين وضعيت در چندين حالت طبيعي نيز ايجاد ميشود و جاي نگراني خاصي ندارد (به دنبال ورزش، در اثر درد، با مصرف سيگار، در حاملگي و زمان تخمكگذاري). در بيماريهاي عفوني و التهابي نيز مقدار اين ردة سلولي بالا ميرود كه آن نيز قابل پيشبيني است. دست آخر، برخي بيماريهاي سرطاني از جمله لوسمي حاد ...
Pre-Eclampsia - استفاده از آسپرين با دوز پايين در حاملگی
<?xml:namespace prefix = o ns = "urn:schemas-microsoft-com:office:office" /> Pre-Eclampsia احتمالا شماهم به نسخه هايي براي خانمهاي باردار بر خوردهايد كه در آن از آسپرين 80 يا 100 ميليگرم روزانه استفاده شده . با توجه به وجود آسپرين در رده C دليل تجويز دارو بايستي پيگيري شود . در اين جا به كاربرد آسپرين در پيشگيري از اكلامپسي پرداخته شده ، اميدوارم مورد توجه همكارا ن قرار گيرد. Ref: Applied Therapeutics 2005 پاتولوژي در حاملگي طبيعي مهاجرت تروفوبلاست و تخريب بافت رحم باعث تغييراتي در عروق جفت و تسهيل جريان خون ميشود اين تغييرات مسئول ايجاد يك جريان ثابت خوني با مقاومت كم هستند كه تغذيه مناسب براي جنين را فراهم مي كند. در پره اكلامپسي اين تغييرات فيزيولوزيك به طور كامل ايجاد نميشود در نتيجه كاهش پرفيوژن و نهايتا ايسكمي جفت رخ مي دهد. همچنين در حاملگي طبيعي ميزان پروستاسايكلين 8 تا 10 برابر افزايش مي يابد درنتيجه نسبت پروستاسايكلين به ترومبوكسان A2 زياد ميشود .پروستاسايكلين به همراه نيتريك اكسايد در حفظ وازوديليشن موثرند. پروستاسايكلين همچنين باعث مقاومت عروق نسبت به اثروازوكانستريكشن آنزيوتانسين II ميشود. در حاملگی طبيعی فشار خون دياستوليک ۷ تا ۱۰ ميليمتر جيوه بين هفته ۱۳ و ۲۰ ام تشکيل جنين کاهش می يابد و در سه ماهه سوم فشار خون نسبت به زمان قبل از حاملگی افزايش می يابد.معمولا فشار سيستوليک در طول حاملگی تغيير چندانی نميکند. پرفشار خونی در حاملگی به فشار خون سيستوليک بالاتر از ۱۴۰ و دياستوليک بالاتر از ۹۰ گفته ميشود. در پره اكلامپسي نسبت پروستاسايكلين به ترومبوكسانA2برعكس ميشود و اين ترومبوكسان A2 است كه نقش غالب دارد و باعٍث افزايش حساسيت عروق به آنزيوتانسين II و نوراپي نفرين ميشود .اين افزايش ترومبوكسان A2 به علت اختلال سلولهاي اندوتليوم است.نتيجتا وازواسپاسم و افزايش فشار خون رخ مي دهد كه به نوبه خود اختلال عملكرد سلولهاي اندوتليوم را بيشتر ميكند. صدمه سلولهاي اندوتليال در نهايت باعث پارگي عروق و نشت مايعات خوني از مويرگها ميگردد در پره اكلامپسي شديد اين وضعيت منجر به هايپو ولوميا و افزايش هماتوكريت ، كاهش حجم پلاسما ، وازواسپاسم ، كاهش پرفيوژن كليه ، مغز ، كبد و ديگر ارگانها ميشود . كاهش پروتئين خون در نتيجه دفع توسط كليه آسيب ديده منجر به كاهش فشار انكوتيك پلاسما و بروز ادم ميشود پره اکلامپسی به شرايطی اطلاق ميشود که معمولا بعد از هفته ۲۰ ام حاملگی ايجاد ميشود و شامل هایپرتنشن به همراه ادم . پروتئين اوری يا هر دو است. وقتی خانم دچار پره اکلامپسی تشنج می کند لغت اکلامپسی برای توصيف اين وضعيت بکار برده ميشود. احتمال وقوع اكلامپسي ...
آزمايش خونتان را تفسير کنيد
اگر چه امروزه آزمايشهاي بسيار دقيقي وجود دارند که ميتوانند مقدار ميکروسکوپي جزييترين اجزاي روي سلولهاي سرطاني را هم در بدن اندازه بگيرند و يا هر لحظه عناصر پروتئيني يا شيميايي جديدي معرفي ميشوند که اندازهگيري آنها در خون يا ديگر مايعات بدن ميتواند به پزشکان در تشخيص بيماريها کمک کند اما براي اغلب مردم و همچنين بسياري از پزشکان، کلمه «آزمايش» يادآور آزمايش کامل خون، يعني همان آزمايش معروفي است که تعداد سلولهاي اصلي خون طي آن اندازهگيري ميشود. آزمايش خون يا CBC که مخفف جمله انگليسي «شمارش کامل خون» است، يکي از ابتداييترين و در عين حال اصليترين آزمايشاتي است که ميتواند زمينه تشخيص بسياري از بيماريها و از آن مهمتر، بيانگر شرايط کلي و حياتي بدن باشد. براي آشنايي بيشتر با اجزاي اين آزمايش و فهميدن اينکه معني آن چند حرف انگليسي با اعدادي که روبهرويشان نوشته ميشود چيست، ميتوانيد مطالب زير را بخوانيد... RBC RBC مخفف کلمه سلول قرمز خون است. اين سلولهاي قرمز يا همان گلبولهاي قرمز، در واقع اصليترين قسمت خون و عامل رنگ قرمز آن هستند. خود اين رنگ قرمز به دليل وجود مادهاي به نام هموگلوبين است که کمک ميکند گلبول قرمز، اصليترين وظيفه خود يعني حمل و نقل اکسيژن و دياکسيدکربن را انجام دهد. به طور خلاصه ميشود گفت گلبولهاي قرمز وسيله حمل و نقل اکسيژن از ريه به بقيه سلولهاي بدن هستند.مقادير طبيعي: بين 7/4 تا 1/6 ميليون در هر ميکروليتر خون. اين عدد براي خانمها مقداري کمتر و در کودکان مقداري بيشتر است. چه چيزهايي باعث کاهش آن ميشوند؟ خونريزيهاي گوارشي يا خونريزيهاي واضح از محل زخم، سوءتغذيه و فقر آهن يا کمبود ويتامين B12 ، شکستن سلولهاي خوني يا هموليز در اثر بعضي بيماريهاي خاص مثل فاوسيم، بعضي مشکلات ژنتيکي مثل گلبولهاي قرمز سلول داسيشکل و مشکلات مغز استخوان باعث پايين آمدن مقدار گلبولهاي قرمز ميشوند. نارسايي و بعضي مشکلات کليوي، بيماريهاي مزمن و تومورهاي سرطاني و همچنين بيماريهاي روماتوييد هم باعث از بين رفتن RBCهاي خون و کاهش اين عدد در برگه آزمايش ميشوند. چه چيزهايي باعث افزايش آن ميشود؟ مقدار بالاي گلبول قرمز ميتواند نشاندهنده ظرفيت بالاي حمل اکسيژن باشد. در بعضي ورزشکاران و همچنين زندگي در ارتفاع به خاطر کمبود اکسيژن در هوا باعث افزايش RBC خون ميشود. بيماريهاي ريوي يا کلا هر نوع بيمارياي که هيپوکسي مزمن (کمبود اکسيژن طولاني مدت در بدن) ايجاد ميکند، مثلا بيماري مادرزادي قلبي، هم باعث توليد بيشتر RBC ميشوند. نکته: گلبول ...
جزوه مراقبت های حین زایمان
مراقبتهایقبلاززایمان
آزمایش های دوران بارداری

تقريبا يكسوم زنان باردار به نوعي با مشكلات مرتبط با بارداري دست به گريبان هستند. چنانچه اين مشكلات شناسايي نشده، يا به حد كافي حل نشود، ميتواند به پيامدهاي خطرناكي هم براي مادر و هم براي نوزاد منجر شود. بهتر است مراقبتهاي پيش از تولد، قبل از باردار شدن آغاز شود. انجام آزمايشهاي روتين ميتواند مادر را از داشتن سلامت و نبود بيماريهايي كه بر بارداري تاثير ميگذارد، مطمئن كند و چنانچه مادر قبلا براي بيماريهاي مزمني مانند ديابت، آسم، فشار خون بالا، مشكلات قلبي، آلرژيها، لوپوس (اختلال التهابي)، افسردگي و... تحت درمان بوده است، بايد آن را با پزشك متخصص در ميان بگذارد. در برخي موارد ممكن است تغيير يا حذف داروها بخصوص در سه ماهه اول، لازم باشد. مادران مبتلا به بيماريهاي خاص بايد تحتكنترل باشند، به عنوان مثال سطح قند خون در مادران ديابتي بايد تحت كنترل مداوم باشد، چرا كه سطح غيرطبيعي آن ميتواند عوارض خطرناكي براي نوزاد در پي داشته باشد. چنانچه زن و شوهر، سابقه اختلالات ژنتيك خانوادگي داشته يا خود مشكوك به داشتن اين بيماريها هستند، لازم است پيش از بارداري، آزمايشهاي ژنتيك انجام دهند و تحت مشاوره ژنتيك قرار گيرند. مادران باردار بايد پس از آگاهي از بارداريشان، براي اطمينان از سلامت خود و جنين، يك سري آزمايشها را در طول مدت بارداري انجام دهند، اين آزمايشها 2 دسته هستند، تعدادي از آنها روتين محسوب ميشوند و ساير آزمايشها تنها هنگامي انجام ميشود كه يك فاكتور خطر يا مساله مشكوكي وجود داشته باشد. اولين مراجعه شامل سابقه سلامت و آزمايش فيزيكي است. پزشك يا ماما آزمايشهاي مخصوص زنان را انجام ميدهد. رحم چك ميشود و آزمايش كلينيكي اندازهگيري لگن صورت ميگيرد و اندازه استخوانهاي لگن براي تشخيص اينكه استخوانبندي مادر براي وضع حمل نوزاد از طريق واژينال (به طور طبيعي) مناسب است يا نه، مورد بررسي قرار ميگيرد. ساير آزمايشها شامل شمارش كامل خون (CBC)، ميزان هموگلوبين هماتوكريت (براي بررسي كمخوني) و پلاكتها (براي مشخص شدن توانايي لخته شدن) صورت ميگيرد. ميزان پلاكتها مهم است چرا كه مادر با از دست دادن حدود نيم ليتر خون هنگام وضع حمل، در صورت لخته نشدن خون، ممكن است در معرض خطر خونريزي زياد و مرگ قرار گيرد. همچنين آزمايش ادرار براي بررسي عفونتهاي ادراري انجام ميشود. گاهي بررسي ادرار ممكن است به پي بردن به ساير آنوماليهاي عملكرد كليوي مانند ميزان قند يا پروتئين بالا منجر شود. چنانچه آزمايش عفونت ادرار مثبت باشد، پزشك اغلب، كشت ادرار را براي تعيين نوع باكتريها ...
فوريت ها و عوارض مهم دوران بارداري
1- فشار خون در دوران بارداري<?xml:namespace prefix = o ns = "urn:schemas-microsoft-com:office:office" /> مسموميت حاملگي از جمله عوارض مهم دوران حاملگي است كه 18% مرگ و مير مادران باردار را شامل مي شود.هيپرتانسيون وقتي تشخيص داده مي شود كه فشار خون بالاي 9/14 ميلي متر جيوه باشد. سابقا افزايش فشار سيستولي به ميزان 30 و دياستولي 15 ميليمتر جيوه ( كمتر از 9/14)يك معيار تشخيصي به شمار مي رفت ولي در حال حاضر فقط به تحت نظر گرفتن دقيق اين موارد اكتفا مي شود و جزو فشار خون بارداري طبق بندي نمي شود.ادم نيز از معيار هاي تشخيصي حذف شده است. علل مستعد كننده شامل : زنان نولي پار ،زنان در دو انتهاي سن باروري ( سنين پايين و بالا )، استعداد ژنتيكي ، رفاه اجتماعي پايين ،چند قلويي ، سابقه هيپرتانسيون مزمن و چاقي ( با افزايش وزن احتمال آن افزايش مي يابد)مي باشد. مصرف سيگار و جفت سر راهي با علت نامعلوم شيوع آن را كم ميكند. 5 نوع بيماري افزايش فشار خون در دوران بارداري قابل شناسايي است كه شامل : 1- هيپرتانسيون بارداري : نوع گذرا ، بدون عارضه و بدون پروتئينوري مي باشد.دراين حالت فشار خون معمولا تا 12 هفته پس از زايمان به حالت طبيعي بر مي گردد .با وجود اين افزايش شديد فشار خون به خصوص در نيمه دوم بارداري بسيار خطرناك بوده و نشان داده شده است كه 10 % تشنجهاي اكلامپسي بدون بروز پروتئينوري واضح روي مي دهد. 2- پره اكلامپسي : عارضه اختصاصي بارداري است.پروتئينوري علامت ثابت آن است. پروتئينوري شامل دفع ادراري 300 ميلي گرم پروتئين يا بيشتر در عرض 24 ساعت يا دفع پروتئين به ميزان 30 ميلي گرم ( 1+ نوار ادراري) در يك نمونه راندوم ادرار مي باشد.افزايش قطعيت پره اكلامپسي با فشار خون بيش از 9/16 ، پروتئينوري بيش از 2 گرم در 24 ساعت، كراتينين بالاي 2/1 جديد ، پلاكت كمتر از 100000 ، LDH بالا ( هموليز ميكرو آنژيو پاتيك ، سردرد پايدار يا اختلال بينايي و درد مداوم اپي گاستر مشخص مي شود. 3- اكلامپسي : بروز تشنج در زن مبتلا به پره اكلامپسي مي باشد.ممكن است ، قبل ، حين و حتي 10 روز پس از زايمان نيز روي دهد. 4- پره اكلامپسي اضافه شده به هيپر تانسيون مزمن :شامل علائم پره اكلامپسي همراه با سابقه قبلي فشار خون مي باشد. 5- هيپرتانسون مزمن : در اين موارد سابقه فشار خون بالاي 9/14 پيش از بارداري يا پيش از هفته ي 20 حاملگي وجود دارد.فشار خوني كه پس از 20 هفته بارداري تشخيص داده شود ولي پس از 12 هفته بعد زايمان باقي بماند نيز ،جزو اين دسته است. درمان : بهتر است كليه موارد مبتلا به فشار خون بارداري تحت نظر متخصص زنان قرار گيرند . در صورت تشخيص پره اكلامپسي مورد بايد در بيمارستان بستري و ختم حاملگي تحت نظر پزشك ...
خريد و فروش خون نداريم
تهيه خون فقط از راه «اهدا» يوسف بهمنآباديقیمت هر كيسه خون، ايران 12هزار تومان ساير كشورها 450هزار تومانخون ايران سالمترين خون جهان است عكس: دنياي اقتصاد، آكو سالميوقتي خداي ناكرده بحران بر زندگي ما (اعم از تصادف، بيماري و ...) يا بر بخشي از كشور (زلزله، سيل و ...) سايه ميافكند بيش از هر چيز اين قطرههاي سرخ تنفس زندگي را از سكون خارج كرده و تيكتاك قلبها را به جريان بودن هدايت ميكند. خون، مايع حياتي جسم انسانها است كه بدون آن زندگي جمود است و بيروح. نياز به آن در مواقع بحراني، مسالهاي است كه كمبود آن را انسانهاي اين سرزمين بر نميتابند و آنها هميشه روزگار در اين مقوله پيشتاز بودهاند.گروه راهنماي روز دنياي اقتصاد درباره وضعيت خون در كشور و موضوعات پيش رو، گفتوگويي با دكتر مصطفي جمالي مديركل انتقال خون استان تهران انجام داده است كه در ادامه از نظرتان ميگذرد:آقاي دكتر! وضعيت خون در كشور چگونه است؟در سالهاي گذشته هميشه كمبود نسبي در ذخيره و توزيع خون در كشور وجود داشت و تقريبا از سال گذشته با تمهيداتي كه فراهم شد نياز كشور به خون به طور كامل در حال رفع شدن است و خون جايگزين هم حذف شده است.به اين معنا كه پيش از اين به دليل كمبود خون و فرآوردههاي خوني همراه مريض موظف بود به واحدهاي اهداي خون مراجعه و خون اهدا كند و در مقابل كارتي دريافت كند. بيمارستان هم در ازاي آن حاضر به ارائه خون به مريض وي بود و اين مساله مشكلات زيادي براي مردم ايجاد ميكرد. خوشبختانه اين قضيه از سال گذشته منتفي شده و ذخاير خوني هم بسيار بالا رفته است. در واقع وضعيتي كه در حال حاضر داريم در تاريخ ذخاير خوني ايران بيسابقه است و اين به خاطر بزرگواري مردم و تلاش كاركنان انتقال خون بوده است.تمهيداتي كه طي دو سال اخير انجام شده و به اعتقاد شما موجب شده به اين وضعيت مطلوب برسيم چه بوده است؟مهمترين اقدام انجام شده فرهنگسازي بوده است. در واقع هر چه شناخت مردم نسبت به اهداي خون و اهميت آن افزايش يابد بدون شك در افزايش تعداد اهدا كنندگان تاثير ميگذارد و با بيشتر شدن تعداد مراجعات مردمي مشكلات مربوط به كمبود خون و فرآوردههاي خوني كاهش مييابد. مولفه ديگر افزايش امكانات انتقال خون است. از جمله اين كه احداث 4 واحد خونگيري جديد در استان تهران است كه سهولت بيشتري در رفتوآمد اهدا كنندگان خون ايجاد كرده است.علاوه بر اين، توسعه حجم تيمهاي سيار خونگيري به شركتها و كارخانهها، بر اين امر تاثير گذاشته است.در زمينه فرهنگسازي چه اقداماتي انجام دادهايد؟فرهنگسازي در زمينه اهداي خون با آموزش دانشآموزان دبيرستاني، ...
غلظت خون
غلظت خون جام جم آنلاین : دكتر علي ، فوقتخصص خون و سرطان بالغين و عضو هيات علمي دانشگاه علوم پزشكي ايران، در گفتگو با «جامجم» در اين باره ميگويد: نميتوان غلظت خون را از طريق چشم غيرمسلح مورد ارزيابي قرار داد. هرگاه ميزان هموگلوبين خون (درصد گلبول قرمز خون) از حد معمول بالاتر برود، غلظت خون رخ ميدهد كه حد طبيعي آن در مردان 45 درصد و در زنان پايينتر از اين مقدار است كه اگر اين غلظت در مردان بالاتر از 60 درصد و در زنان بالاتر از 55 درصد شود، بايد مورد بررسي قرار بگيرد.به گفته دكتر باسي، غلظت خون ميتواند علل مختلفي همچون استرس را به دنبال داشته باشد، بخصوص در افراد جوان كه به دليل كار و فعاليت زيادشان، حجم پلاسماي خون آنها بتدريج كم شده و نسبت گلبولهاي قرمز به پلاسماي خون بالاتر رفته و غلظت خون نسبي ايجاد ميشود كه با كاهش استرس و مصرف بيشتر مايعات، ميتوان از اين غلظت كاست.او ميافزايد: در غلظت خون ثانويه كه بيشتر در افراد مبتلا به بيماريهاي ريوي و قلبي سيانوتيك (وقتي خون از سمت راست و از سيستم وريدي وارد سيستم شرياني شود) روي ميدهد، انگشتان دست، لب و زبان بيمار كبود است و به دليل اكسيژنرساني كم به خون، هورموني با نام اريتروپويتين (Erythropoetin) از كليه ترشح ميشود كه اين هورمون درواقع فاكتور رشد گلبول قرمز محسوب ميشود و مغز استخوان را براي ساخت بيشتر گلبول قرمز تحريك ميكند كه بتواند در واقع كمبود اكسيژنرساني به بافت و بدن را با افزايش گلبول قرمز جبران كند.اين فوقتخصص بيماريهاي خون، يكي ديگر از علل مهم غلظت خون را سيگار عنوان كرده و يادآور ميشود: با مصرف سيگار، اكسيژنرساني به خون كم شده و غلظت خون ثانويه ايجاد ميشود.ولي گاهي برخي از افراد به صورت ارثي، هموگلوبين خونشان براحتي اكسيژن را تحويل بافتها نميدهد كه در واقع به آن هموگلوبين غيرطبيعي گفته ميشود كه جزء علل نادر غلظت خون محسوب ميشود.دكتر باسي، بيماريهاي كليوي و كبدي (كيستهاي متعدد كليه، سنگ كليه و انسداد در سيستم ادراري) را از ديگر علل ثانويه غلظت خون بيان كرده و ميافزايد: تومورهاي بدخيم كليوي و كبدي در بزرگسالان، تومورهاي مخچهاي در كودكان و فيبرومهاي رحمي در زنان، ميتوانند در ترشح هورمون اريتروپويتين نقش داشته و غلظت خون را سبب شوند. به گفته اين عضو هيات علمي دانشگاه بيماري غلظت خون اوليه بر اثر بيماري مغز استخوان است كه در واقع اين سلولهاي توليدكننده گلبولهاي قرمز در مغز استخوان تكثير ميشود كه معمولا اين افراد گلبول سفيد و پلاكت خونشان نيز بطور همزمان بالا رفته ...
پره اکلامپسی و فشارخون دوران حاملگی
پره اكلامپسی چيست؟ پره اكلامپسي اختلال پيچيده اي است كه حدود 5 تا 8 درصد زنان حامله را درگير مي كند. تشخيص پره اكلامپسي بر فشار خون بالا و وجود پروتئين در ادرار (بطور طبيعي پروتئين در ادرار ديده نمي شود) بعد از هفته 20 حاملگي است. اين اختلال در بيشتر موارد بعد از هفته 37 حاملگي شروع مي شود ولي در هر زماني از نيمه دوم حاملگي و نيز در زمان زايمان و يا حتي بعد از زايمان (معمولا در 24 تا 48 ساعت اول بعد از زايمان) ممكن است ديده شود. بروز اين اختلال قبل از هفته 20 حاملگي نيز در موارد نادري نظير حاملگي مولار امكان دارد. پره اكلامپسي مي تواند حفيف يا شديد باشد و نيز پيشرفت آن ممكن است آهسته يا سريع باشد. تنها راه بهبود بيمار زايمان است. تأثير پره اكلامپسي بر سلامت مادر و جنين هر چه پره اكلامپسي شديد تر باشد و زودتر رخ دهد خطر آن براي مادر و جنين بيشتر است. بيشتر زناني كه دچار پره اكلامپسي مي شوند دچار نوع خفيف آن در نزديكي زمان زايمان مي شوند و با مراقبت هاي مناسب خطري متوجه آنها يا جنينشان نخواهد بود. ولي در موارد شديد، اين بيماري مي تواند قسمت هاي مختلف بدن را درگير كرده و مشكلاتي جدي و حتي خطر مرگ را براي بيمار به همراه داشته باشد. به همين دليل در صورتيكه پره اكلامپسي شديد بوده و يا بدتر شود بيمار بايد زايمان زودرس داشته باشد. پره اكلامپسي باعت انقباض عروق و در نتيجه افزايش فشار خون و كاهش جريان خون مي شود. كاهش جريان خون، بسياري از اندام ها نظير كبد، كليه ها و مغز را تحت تأثير قرار مي دهد. كاهش جريان خون رحم مي تواند سبب مشكلاتي نظير كاهش رشد جنين، كاهش مايع آمنيوتيك، و پارگي جفت شود. بعلاوه، در صورتيكه نياز به زايمان زودرس باشد جنين ممكن است نارس بدنيا بيايد. تغييرات عروق خوني ناشي از پره اكلامپسي ممكن است سبب نشت مايع از مويرگ ها شده و در نتيجه باعث تورم يا ادم شود. همچنين نشت مايع از عروق كوچك كليه ها سبب ورود پروتئين از جريان خون به ادرار مي شود. (وجود مقادير بسيار اندك پروتئين در ادرار طبيعي است ولي اگر از آن بيشتر شود نشان دهنده مشكل است.) در بعضي موارد نادر، پره اكلامپسي مي تواند منجر به بروز حملاتي شود كه اكلامپسي خوانده مي شود. در واقع پره اكلامپسي به اين دليل به اين نام خوانده مي شود كه مي تواند زمينه اي براي بروز اكلامپسي باشد (پيشوند "پره" به معناي "پيش" است). براي تمام زناني كه به پره اكلامپسي مبتلا هستند سولفات منيزيم بعنوان ضد تشنج داده مي شود. دليل اين مسئله اين است كه پيش بيني بروز تشنج بسيار مشكل است، هر چند اغلب قبل از بروز تشنج علائمي نظير سردرد شديد يا مستمر، تاري ديد يا ديدن نقاطي در ميدان ...
فاششدن اسرار بدن با آزمايش
شانس درمان يا پيشگيري از پيشرفت بيماريهاي خطرناكي مانند بيماريهاي كبدي، كليوي، قلبي و سرطان در صورتي كه در مراحل اوليه تشخيص داده شوند، به طور قابل ملاحظهاي افزايش مييابد. در اين ميان بسياري از بيماريها از جمله سرطان، هپاتيت C و اختلالات قلبي تا مراحل پيشرفته بيماري بدون علامت هستند. به همين دليل هم بررسي (چكآپ) مداوم سلامت بسيار مهم است و ميتواند به پيدا كردن زود هنگام هرگونه موارد غيرطبيعي كمك كند. به طور كلي متخصصان سلامت، به افراد بالاي 45 سال توصيه ميكنند به صورت دورهاي چكآپها (آزمايشات) پزشكي خود را انجام دهند. تستهاي آزمايشگاهي شامل روشهاي كلينيكي براي آزمايش نمونههاي خون، ادرار و ساير قسمتهاي بدن هستند. اين آزمايشات علاوه بر اين كه براي تجزيه و تحليل نتايج، از لحاظ تغييرات احتمالي در رنجهاي طبيعي مورد استفاده قرار ميگيرند، براي ارزيابي پاسخ به درمان يا كنترل روند بيماريها نيز كاربرد دارند. آزمايشات خون اين آزمايشات براي بررسي بيماريهاي مختلف و شرايط خاص بيمار به پزشكان كمك ميكند. به طوري كه تشخيص بيماريهايي مانند كمخوني، ديابت، بيماريهاي قلبي ـ عروقي، سرطان و ايدز، با آزمايشات خون ميسر ميشود. همچنين چگونگي كار اندامهاي حياتي مانند كليه، كبد و قلب از اين طريق، مورد ارزيابي قرار ميگيرد، ضمن اين كه ميتوان فاكتورهاي خطر را براي بيماريهاي قلبي شناسايي كرد و نحوه عملكرد داروهاي مصرفي را مورد بررسي قرار داد. در اين ميان آزمايشات خون نميتوانند به تنهايي براي تشخيص بسياري از بيماريها يا مسائل پزشكي به كار برده شوند و بايد فاكتورهاي ديگري مانند علائم بيماري، سابقه پزشكي و نتايج ساير آزمايشات و روشها براي تاييد احتمالات و تشخيص نهايي در نظر گرفته شود. برخي از رايجترين آزمايشات خون شامل شمارش كامل خون (CBC)، آزمايشات شيميايي و تستهاي خون براي بررسي خطر بيماريهاي قلبي انجام ميشوند. به طور كلي CBC ميتواند به تشخيص بيماريها و اختلالات خون، عفونتها، مشكلات لخته شدن خون، سرطان خون و اختلالات سيستم ايمني كمك كند. اينآزمايش شامل اندازهگيري بخشهاي مختلف خون از جمله گلبولهاي قرمز، سفيد و پلاكتها ميشود. غيرطبيعي بودن سطح گلبولهاي قرمز ممكن است علامت كمخوني، كمآبي (كم شدن مايعات بدن)، خونريزي يا اختلالات ديگري باشد. از طرف ديگر غيرطبيعي بودن تعداد گلبولهاي سفيد (كه رنج طبيعي آنها 10000 ـ 5000 است)، ميتواند علامت يك عفونت، سرطان خون يا اختلال در سيستم ايمني بدن باشد. يك CBC افتراقي، مقدار انواع مختلف گلبولهاي ...
روماتيسم
منبع كرامت: دفتر ثبت كرامات مسجد مقدّس جمكران، شماره 294مشخصات: خانم م - ف، 15ساله، محصل، اهل تهرانزمان كرامت: 1/4/78مكان كرامت: تهرانتاريخ ثبت كرامت: 16/2/79اسناد و مدارك: پنج برگه آزمايش از آزمايشگاه تشخيص طبى دولت، سه برگه مركز تحقيقات روماتولوژى با معاينات و آزمايشات كامل.زير نظر پزشكان مجرب آقايان و خانمها: دابشليم، غريب دوست، جمشيدى، موثقى، اكبريان، رشيديون، سليم زاده، ناجى، شهرام، شعبانى، نجفى، ابوالقاسمى.اظهار نظر پزشكى:اين نمونه جزء گوياترين و مهمترين موارد شفا است.خلاصه كرامت به نقل از شفا يافته:بيمارى من از ورم پا و چشم درد شروع شد كه بعد از آزمايشات و مراجعات مكرر به بيمارستان، فهميديم كه بيمارى من لوپوس از نوع ارتيماتوزسمتيك است و با اينكه فرد سالم بايد بين 150هزار تا 500هزار پلاكت خون داشته باشد ولى پلاكت خون من به سه هزار رسيده بود و هموگلوبين كه بايد بين 11تا 18باشد به يك تا سه رسيده بود و به حالت "كُما" بودم كه بعد از 9ماه بيمارى با توسل به امام زمان عليهالسلام و حضور در مسجد مقدّس جمكران از مرگ و بيمارى شفا پيدا كردم.شرح واقعه از زبان شفا يافته:بيمارى من از ورم پا و چشم شروع شد. بعد از مدّتها مراجعه به دكتر، آخر به من گفتند: به مرض "روماتيسمى" به نام "لوپوس" دچار شدهاى. البته اين بيمارى با حساسيّت به نور، زخم دهانى و درگيرى كليوى همراه بود كه در تاريخ 25/5/78 در بيمارستان بقية اللّه عليهالسلام مرا "بيوپسى" كردند و اطمينان حاصل كردند كه اين بيمارى "لوپوس" از نوع "ارتيماتوزسيتميك" است، كه در سه نوبت "فالس متيل پرد نيزولون" 500ميلى گرمى و "ايموران" 50ميلى و "پردنيزولون" 60ميلى گرمى قرار گرفتم.در تاريخ 5/7/78 به دستور دكتر اكبريان، فوق تخصص "روماتولوژى" تحت درمان با 1000ميلىگرم "اندوكسان" قرار گرفتم كه بعد از آن دچار تب، سرفه و زخم دهان شدم. مجبور شدم در بيمارستان شريعتى حدود يك ماه بسترى شوم. بعد از ترخيص از بيمارستان، بيمارى من بيشتر شد، به حدى كه دهان و بينى و گوشم شروع به خونريزى كرد و "پلاكت خون" پايين آمد. چون آدم سالم بايد حدود 150000الى -500000پلاكت خون" داشته باشد و "هموگلوبين" بين 11تا 18باشد، ولى "پلاكت خون" من به 3000و "هموگلوبين" مغز استخوان من به 1تا 3رسيده بود و به حالت "كُما" بودم. دوباره مرا به بخش آى .سى .يو icu منتقل كردند و از من "عقيقه بيوپسى" به عمل آوردند و گفتند:مغز استخوان تو ديگر كار نمىكند.بعد از آزمايشات متعدد و زدن حدود 125گرم "i.v و " i.j هفتهاى دو عدد آمپول gcsfيخچالى به من تزريق مىكردند و چشمانم هم ديگر قادر به ديدن نبود، هيچكس را نمىديدم و حالت كورى به من دست داد.ما كه از نظر مالى وضع خوبى نداشتيم ...
علایم گرفتگی عروق قلب و درمان آن
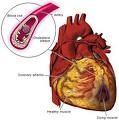
ای با مرام وقتی خواندی و استفاده کردی نظر بده. درمان تنگی عروق قلب وقتي رسوبهاي چربي و ساير مواد در سرخرگهاي بدن جمع شود، موجب تنگي آنها ميشود و عبور جريان خون را سخت ميكند. به اين حالت تصلب شريان يا همان آترواسكلروز ميگويند. اين وضعيت به انسداد عروق خوني قلب سرخرگها و در نتيجه بروز حمله قلبي يا درد قفسه سينه منجر ميشود.وقتي ديواره داخلي يك سرخرگ آسيب ببيند، يك نوع از سلولهاي خوني به نام پلاكت در محل صدمه ديده گردهم ميآيند. رسوبهاي چربي هم در اين نقاط جمع ميشوند. ابتدا رسوبها فقط شامل هزارها سلول حاوي چربي است، اما با پيشرفت اين فرآيند، پلاكتها به لايههاي عميقتر ديواره سرخرگ حمله ميكنند و باعث ايجاد زخم و رسوب پلاك ميشوند. مشخصه اصلي تصلب شريان، تجمع مقدار زياد رسوب چربي (پلاك) است.مهمترين خطر اين رسوبات، تنگ شدن مجراي سرخرگي است كه خون در آن جريان مييابد. وقتي اين حالت روي ميدهد، بافتهاي بدن كه از طريق سرخرگ مبتلا تغذيه ميشوند، به مقدار كافي خون دريافت نميكنند. بخصوص، هنگام ورزش اين نياز افزايش مييابد و اين احتمال نيز وجود دارد كه قطعهاي از رسوبهاي چربي از جدار رگ كنده شود و با جريان خون حركت كند و در مكاني دورتر يك سرخرگ را مسدود كند. به اين حالت آمبولي سرخرگ ميگويند. اين بيماري ميتواند تمام عروق سطحي قسمتهاي بدن را گرفتار كند.در بررسيهاي انجام شده، تخمين زده ميشود كه در آمريكا حدود 12 درصد جمعيت افراد بالغ، دچار بيماريهاي عروقي محيطي باشند.علائم بيماري به اين شكل خود را نشان ميدهد: شايعترين علت اين بيماري، لنگيدن متناوب پاهاست كه در افراد بالاي 62 سال شيوع 2 درصدي دارد. در اين افراد خطر مرگ و مير، نسبت به افراد هم سالشان بيشتر است و اين افراد فعاليت بدني بسيار كمي دارند.در مرحله ابتدايي شروع بيماري، علائم به صورت دردهاي متناوبي در اثر فعاليت بدني پديد ميآيد و فرد ميلنگد كه البته بعد از چند دقيقه استراحت، درد بهبود پيدا ميكند. اگر فعاليت بيمار، روز به روز كاهش پيدا كند، نشانه پيشرفت بيماري است.تصلب شرايين اگر در دستها اتفاق بيفتد، يعني شريانهاي دست را گرفتار كند، به صورت گزگز، درد و بيحسي دستها خود را نشان ميدهد.اگر تصلب شرايين در ناحيه شكم باشد، بعد از صرف غذا درد به نسبت شديدي در شكم ايجاد ميشود و اين افراد معمولا با كاهش وزن مواجه هستند؛ چون با صرف غذا به دليل تنگي عروق در ناحيه شكم و به دنبال آن درد شديد، بيمار از خوردن غذا امتناع ميكند و به همين دليل لاغر ميشود.تصلب شرايين اگر در عروق داخل لگني اتفاق بيفتد، ...
