وبلاگ علوم آزمایشگاهی چالوس
بیماری لایم
بیماری لایم Lyme Disease مقدمه : بیماری لایم بدلیل عفونت با اسپیرو کتی بنام بورلیا بورگدوفری بوجود می آید و پاسخ ایمنی بدن به عفونت باعث بروز بیماری می شود. در اروپا لکه های سرخ پوست ( که بعد ها بنام اریتم مزمن مهاجر یا SECM خوانده شد ) اولین بار در قرن بیستم توصیف گردید . علایم عصبی و همراهی آن با کنه های ایسکودس( که همچنین به نام کنه ی آهو نیز شناخته می شوند ) در اواسط سال 1930 شناخته شد و تحت عنوان مننگو آنسفالیت کنه ای نامیده شد. در ایالات متحده بیماری لایم تا اوایل 1970 ناشناخته بود . در این زمان شیوع یک نوع آرتریت خردسالی در منطقه ی لایم پدید آمد ( کانزاس سیتی ) . که شناسایی بیماری ، منجر به تشخیص آرتریت لایم به عنوان یکی از علایم بیماری گردید. بعد ازآن ، یک پزشک بنام ویلی بورگدوفر ، ارگانیزم بورلیایی را در کنه های ایسکودس کشت داد. این کنه ها ، از مبتلایان به بیماری بالینی لایم جدا گردید و تایید کننده ی عامل ایجاد کننده بود. این کشف منجر به طراحی آزمایشات آنتی بادی شد ، نژادهایی از بورلیا تشخیص داده شد که احتمالاً دلیل تفاوت علایم بالینی بیماری لایم در اروپاست. بیماری لایم در ایالات متحده بیماری فراگیری است و مهاجرین از رفتن به مناطق خاصی که در آن این بیماری شیوع دارد ترس دارند. کشف واکسنها بر علیه بیماری لایم یکی از پیشرفتهای مهم در رابطه با پیشگیری از این بیماری بوده است. شدت بیماری لایم احتمالاً ناشی از مهاجرت گوزنها و کنه ها در ایالات شمالی آمریکاست و متعاقب آن افزایش تماس بین کنه و انسان از عوامل خطر محسوب می شود. پاتو فیزیولوژی : بورلیا بورگدوفری یک اسپیرو کت است که توسط کنه از میزبانی به میزبان دیگر انتقال می یابد. این کنه ها از نوع ایسکودس یا کنه های گوزن هستند. چرخه ی زندگی کنه ی ایسکودس و بورلیا بورگدو فری حائز اهمیت است چرا که در اپیدمیولوژی بیماری لایم نقش مهمی دارد . کنه های ایسکودس بشکل لارو کنه در تابستان بدنیا آمده و فقط یکبار تغذیه می کند. میزبان ترجیعی آن موش است اما سایر حیوانات نیز می توانند جایگزین شوند.در بهار سال بعد این کرمها تبدیل به شفیره شده و یکبار دیگر تغذیه می کنند. در پاییز شفیره ها به حشره ی بالغ تبدیل شده و یک خونخواری دیگر انجام می دهد. میزبان ترجیعی این موجود گوزن دم سفید است.بنابراین در صورتی که کنه از یک حیوان آلوده ، خونخواری کند ، حتی در اینصورت نیز احتمال اینکه فرد مبتلا به عفونت شود 100% نیست. موشها مبتلا به بیماری لایم نمی شوند اما باکتری را در خود حمل می کنند . در واقع آنها بیشتر آلوده اند تا مبتلا . به موازات بلوغ موثر آنها توانایی باکتریمی بورلیابورگدوفری را از ...
آزمایشهای بیماریهای کبد و متابولیسم بیلیروبین (قسمت اول)
اعمال متابولیکی کبد مواد غذایی جذب شده در روده توسط (خون سیاهرگ باب پر تال) وارد کبد شده، سپس جریان خون عمومی بدن میشود. اگر سطح گلوکز خون در اثر مصرف کربوهیدراتها افزایش پیدا کند، گلوکز به صورت گلیکوژن در کبد ذخیره میشود و یا ممکن است به اسیدهای چرب تبدیل گردد. در گرسنگی گلیکوژن یا ترکیباتی مانند گلیسرول، لاکتات و آمینواسید ها به گلوکز تبدیل میشوند تا سطح گلوکز را در حد طبیعی ثابت نگه دارند. اسیدهای چرب وارده به کبد که معمولاً از ذخایر چربی بدنه نتیجه میشوند وارد چرخه تری کربوکسیلیک اسید (کربس ) شده به تری گلیسیرید ها و اجسام کتونی میگردند. عمل سنتزی کبد کبد مسئول سنتز اغلب پروتئین سرم به جز ایمنوگلوبولینها است. به علاوه فاکتور های انعقادی ، V ،IX و X در حضور ویتامین K و لیپوپروتئین های مختلف در هپاتوسیتها سنتز میشوند. کاهش آلبومین سرم در بیماری های پیشرفته کبدی مشاهده میشود./ لازم به یاد آوری است که غلظت آلبومین سرم در بیماریهای کلیوی نیز کاهش شدیدی را نشان میدهد. بنابراین در تستهای کبدی بیماریهای کلیوی و فاکتور های دیگر نیز باید مد نظر قرار گیرند. کاهش پروترومبین باعث طولانی شدن زمان پروترومبین (PT) می شود. این کاهش ممکن است به علت کاهش سنتز آن در اثر عدم جذب ویتامین K و یا ضایعات سلولهای پارانشیم کبدی باشد که در صورت طبیعی بودن اعمال سلولهای کبدی تجویز داخل وریدی ویتامین K باعث طبیعی شدن زمان پروترومبین خواهد شد. عمل دفع و سم زدایی کبد بیلیروبین یکی از پیگمانهای صفراوی است که توسط کبد دفع میشود. متابولیسم بیلیروبین و اختلالات متابولیکی آن در مبحثی جداگانه به تفصیل بررسی شده است. ترکیبات دیگری که توسط کبد غیرفعال شده دفع میگردد عبارتند از : اسیدهای آمینه که در کبد عامل آمینی شان جدا میشود (دزامیناسیون) و همراه با آمونیاک حاصل از عمل باکتریهای روده به اوره تبدیل میشود. کلسترول مستقیماً یا بعد از تبدیل به اسید های صفراوی وارد صفرا میشود. هورمونهای استروئیدی در کبد غیرفعال میشوند بدین ترتیب که با اسید گلوکورونیک ، سولفات متصل شده و به صورت محلول در آب در آمده در ادرار دفع میشوند. بسیاری از داروها نیز توسط کبد غیرفعال شده و در ادرار دفع میشوند. دفع ضایعاتهای کبدی به وارد زیر بستگی دارد: 1- تعداد سلولهای طبیعی کبد 2- جریان خون کبدی 3- جریان یا شدت جریان صفراوی به علت کثرت اعمال مختلف کبدی تستهای موجود همیشه قادر به تشخیص نوع ضایعه نبوده، در بعضی شرایط فاقد حساسیت و دقت کافی هستند. تستهای بیوشیمیایی ...
موارد استفاده EDTA بعنوان ماده ضدانعقاد
موارد استفاده EDTA بعنوان ماده ضدانعقاد مقدمه نمكهاي Ethylenediaminetetra-acetic.Acid (EDTA) به علت حفظ سلولهاي خوني بعنوان ماده ضد انعقاد مناسب در آزمايشگاههاي هماتولوژي بكار مي رود. اين ماده توانايي پيوند با تعدادي از عناصر را داشته و با اتصال به كلسيم مي تواند آنرا از محيط خارج نمايد. كلسيم و ديگر يونهاي دوظرفيتي مي توانند بعنوان كوفاكتورهاي آنزيم عمل نمايند و بهمين دليل نمكهاي EDTA جهت تعيين مقدار كلسيم، آهن، آلكالن فسفاتاز، كراتين كيناز و لوسين آمينو پپتيد از مناسب نيستند. موارد استفاده EDTA جهت آزمايشات زير در هماتولوژي توصيه مي گردد. 1 – هماتوكريت (روش ميكروهماكريت) – شمارش پلاكت – شمارش گلبولهاي سرخ و سفيد اندازه گيري هموگلوبين – گسترش خون محيطي جهت افتراق سلولي – شمارش رتيكولوسيت – فلوسيتومتري – سديمانتاسيون (پس از تصحيح باسيترات سديم). نمونه خون تهيه شده با ضد انعقاد EDTA در مدت 6 ساعت در حرارت آزمايشگاه بايد از آزمايش گردد. استفاده از EDTA در ساير موارد مثل اندازه گيري سيكلوسپورين (Cyclosporin) و عناصر بسيار كمياب توصيه شده است. لازم به ذكر است كه نمكهاي EDTA مي توانند با ظروف فلزي يا درب آنها واكنش نشان داده و يونهاي فلزي را آزاد كنند بنابراين براي استفاده از EDTA بايد از ظروف مناسبي استفاده شود. انواع EDTA EDTA به صورت اسيد آزاد به تنهائي بعنوان ضد انعقاد مصرف نمي گردد. بيشتر نمكهاي آن مورد استفاده قرار مي گيرد. اسيد آزاد آن داراي وزن ملكولي 2/292 و به صورت پودر سفيد بدون بو مي باشد. محلول اشباع آن (در 20 درجه سانتيگراد) 2000 تا 300 ميلي گرم در ليتر است. EDTA دي سديك به همراه دو ملكول آب (EDTA-NA2, 2H2O) داراي وزن ملكولي 2/372 و به صورت پودر كريستال بدون بو مي باشد. حلاليت آن در حرارت 20 درجه سانتيگراد است. EDTA دي پتاسيك به همراه دو ملكول آب (EDTA-K2, 2H2O) داراي وزن ملكولي 4/404 مي باشد. اين نوع بيشتر در اروپاو ژاپن استفاده مي شود و به تازگي در آمريكا مورد توجه قرار گرفته است. اين نمك نسبت به نمكهاي دي سديك از حلاليت بيشتري برخوردار است. EDTA تري پتاسيك (EDTA-K3) داراي وزن ملكولي 406 و بصورت مايعي شفاف، بدون بو مي باشد، نوع خشك شده آن به صورت پودر سفيد بدون بو است. PH نمكها PH نمكهاي تري پتاسيك نزديك به PH خون (8-7) مي باشد، اين مقدار بالاتر از PH نمكهاي دي سديك (3/5–5/4) است، در تستهاي خاصي كه بستگي به شرايط اسيدي يا قليائي دارند مي توان با توجه به PH مورد لزوم EDTA مناسب را بكار برد. در PH كمتر از چهار، كمپلكس متصل به كلسيم پايدار نبوده و ممكن است تجزيه و جدا گردد. خواص ضد انعقاد بطور كلي EDTA بعنوان يك ماده ضد انعقاد در تستهاي انعقادي بكار نمي رود مگر هنگاميكه ...
کشف راهبردی در درمان ایدز: ویروس HIV چطور سلولهای ایمنی را میکشد؟
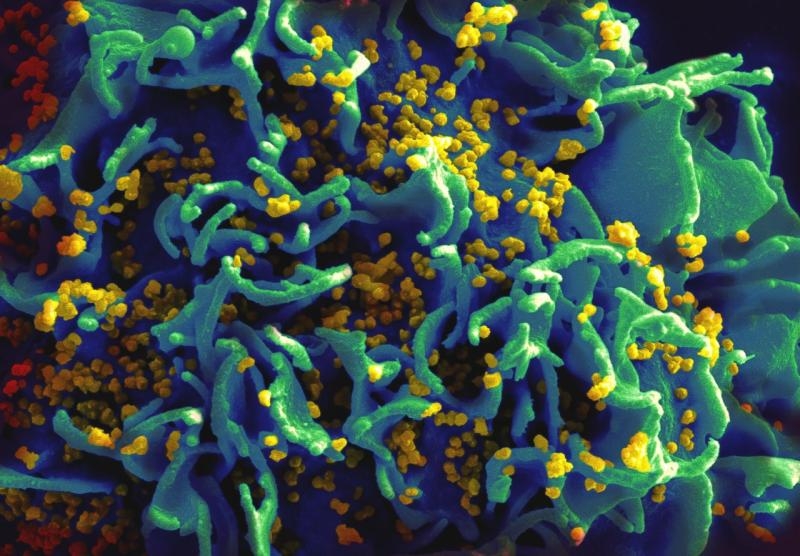
میدانیم که اگر درمان در فرد مبتلا به ویروس اچ.آی.وی (نقص ایمنی اکتسابی) آغاز نشود، این ویروس با کشتن سلولهای ایمنی بدن بیمار باعث از بین رفتن سیستم ایمنی در بدن او میشود؛ اما این اولینبار است که محققان نشان میدهند این تخریب کی و به شکل اتفاق میافتد و معمایی را حل میکنند که میتواند به ساخت داروها برای مقابله با این بیماری و حفظ سیستم ایمنی در بدن فرد کمک شایانی بکند.تحقیقی تازه که توسط محققان مرکز ملی بیماری عفونی و آلرژی وابسته به مؤسسه ملی سلامت آمریکا انجام شده، نشان میدهد ویروس ایدز با فعال کردن یک سیگنال در سلولهای ایمنی که به آن آلوده شدهاند، به آنها نشان میدهد که زمان مردن فرارسیده است. این یافته باارزش میتواند به حفظ سلولهای ایمنی در بدن افرادی که به اچ.آی.وی آلوده شدهاند، کمک کند. شرح عکس: نمای میکروسکوپ تصویربرداری الکترونی (SEM) از ذرات اچ.آی.وی که یک سلول تی انسانی را آلوده کردهاند.ویروس اچ.آی.وی طی فرایندی پیچیده تکثیر خود درون سلولهای ایمنی CD4+ T را آغاز میکند و در بخشی از این مراحل ژنهای خود را به درون دی.ان.ای سلولی سلول ایمنی تزریق خواهد کرد. تحقیقات نشان میدهد تلفیق ژنتیکی ویروس و سلول باعث میشود آنزیمی سلولی که DNA-PK یا پروتئینکیناز وابسته به دی.ان.ای نام دارد، فعال شود. این آنزیم در شرایط عادی هماهنگی ترمیم شکستگیهای متقارن دو رشته دی.ان.ای را به عهده دارد؛ اما در حالی توسط ویروس فعال میشود که یک رشته شکسته شده و ماده ژنتیکی ویروس را در خود جای داده است. فعال شدن این آنزیم توسط ویروس نقش مخرب غیرعادی را ایفا خواهد کرد و باعث انتشار سیگنالی میشود که مرگ سلولی را سبب خواهد شد. سلولهای ایمنی CD4+ T که به این شکل از بین میروند، نقش بسیار تعیینکنندهای را در مبارزه با عفونتها به عهده دارند و محرک سیستم ایمنی در دفاع از بدن هستند.یافتههای این تحقیق نشان میدهد درمان اولیه مبتلایان به اچ.آی.وی با استفاده از داروهایی که میتوانند روند تکثیر این ویروس را کند یا متوقف کنند (از اولین مراحل تا زمان فعالشدن آنزیم DNA-PK) نهتنها روند گسترش بیماری را کندتر خواهد کرد؛ بلکه میتواند به دلیل حفظ سلولهای ایمنی CD4+ T سیستم ایمنی بدن فرد را فعال نگه دارد. علاوه بر این میتوان با استفاده از این کشف تازه علت گسترش سلولهای آلوده در طول زمان و شیوه مبارزه با این عفونت پایدار را در بدن فرد شناسایی کرد.
تریپل تست ( Triple Test)
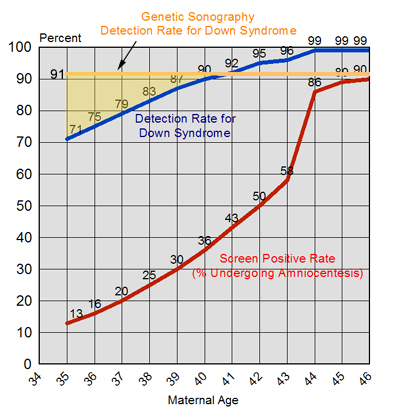
تریپل تست ( Triple Test) یکی از نگرانیهای عمده در دوران بارداری بی اطلاعی از وضعیت سلامت جنین در حین دوره ۹ ماهه بارداری می باشد که به کمک مراقبتهای دوران بارداری و انجام تستهای مورد نیاز تلاش برای به حداقل رساندن این نگرانی ها شده است. از جمله برای بررسی وضعیت جنین از نظر ابتلا به ناهنجاری های کروموزومی تست هایی وجود دارد که در ۳ ماهه اول و دوم بارداری انجام می شود و ریسک ابتلا جنین را به این گونه ناهنجاریها مشخص می کند که البته ماهیت تستها در سه ماهه اول و دوم بارداری متفاوت می باشد. این مطلب به بررسی تست تریپل Triple Test که در دوران ۳ ماهه دوم بارداری انجام می شود می پردازد. Triple Test: تریپل تست یک تست ترکیبی از اندازه گیری ۳ هورمون مهم تولید شده در این دوران می باشد که در هفته ۲۰- ۱۵حاملگی بنا به درخواست پزشک انجام شده و ریسک ابتلا جنین را به تریزومی ۲۱ و ۱۸ و ناهنجاری های لوله جنینی از جمله انسفالوپاتی را به طور آماری اندازه گیری می کند. برای تفسیر بهتر نتایج تست علاوه بر اندازه گیری پارامترهای ۳ گانه نیاز به دانستن سن مادر، وزن مادر هنگام نمونه گیری و ناراحتی های بالینی مادر از جمله دیابت می باشد. مارکرهای مورد اندازه گیری در تریپل تست: ۱- آلفا فیتو پروتئین AFP: این هورمون توسط کبد جنین تولید شده و از طریق جفت وارد خون مادر می شود همچنین این هورمون وارد مایع آمنیوتیک نیز می شود. میزان این هورمون تا هفته ۱۲ حاملگی افزایش یافته و پس از آن شروع به کاهش تدریجی تا هنگام تولد می نماید. ۲- B-HCG: این هورمون مهمترین هورمون تولید شده در هنگام بارداری می باشد که توسط جفت ترشح شده و وارد خون مادر می گردد. این هورمون کمک به ترشح پروژسترون می نماید و باعث حفظ جنین می گردد. میزان این هورمون در ۳ ماهه اول بارداری افزایش یافته و پس از آن شروع به کاهش تدریجی نموده به طوری که در هنگام تولد میزان این هورمون کمتر از ۱۰% می باشد. ۳- استریول آزاد Free Estriol: استریول نیز یکی از انواع استروژنها بوده که توسط کبد و غده آدرنال جنین و جفت تولید شده و وارد خون مادر می گردد. میزان این هورمون در حدود هفته ۸ افزایش یافته و بعد از آن تا موقع تولد به تدیج افزایش می یابد. * اخیرا نیز به مجموع فاکتورهای فوق فاکتور جدیدی به نام Inhibin A اضافه شده است که باعث افزایش حساسیت و دقت تست می شود و تحت عنوان Quad Screen درخواست می شود. Inhibin A یک پروتئین دیمر تولید شده توسط جفت می باشد که در هفته ۱۷- ۱۴ کاهش یافته و بعد از آن مجددا افزایش می یابد. تغییرات فاکتورهای ترپل تست در ناهنجاریها: ۱- در تریزومی ۲۱ ( سندرم داون ): در این اختلال میزان AFP و Free Estriol کاهش یافته و در مقابل میزان ...
